Dr. Wilson Morikawa Jr. - Médico Especialista no Tratamento da Doença de Parkinson
Dr. Wilson Morikawa Jr.
31 de março de 2026
HIFU no tratamento da Doença de Parkinson: evolução das cirurgias, comparação com DBS e qual a melhor opção atualmente
A Doença de Parkinson é uma doença neurodegenerativa progressiva que afeta principalmente o sistema motor, levando a sintomas como tremor, rigidez, lentidão dos movimentos (bradicinesia) e instabilidade postural. Com a evolução da doença, muitos pacientes passam a apresentar limitações importantes na qualidade de vida, mesmo com tratamento medicamentoso otimizado.
Nesse cenário, o tratamento cirúrgico se torna uma alternativa relevante. Entre as opções disponíveis atualmente, destacam-se a Estimulação Cerebral Profunda (DBS) e o HIFU (High-Intensity Focused Ultrasound).
Mas afinal:
👉 Qual é a melhor opção?
👉 O HIFU substitui a neuromodulação?
👉 Por que as cirurgias lesionais foram abandonadas no passado e agora estão voltando?
Para entender essas questões, é fundamental revisitar a história da cirurgia para Parkinson e compreender os mecanismos de cada técnica.
A evolução da cirurgia na Doença de Parkinson
As primeiras cirurgias: a era das lesões cerebrais
Antes da introdução da levodopa, o principal medicamento no tratamento da doença de Parkinson, a cirurgia do Parkinson era baseado na criação de lesões em estruturas específicas do cérebro, especialmente nos núcleos da base.
As principais técnicas incluíam:
- Talamotomia
- Palidotomia
- Subtalamotomia
Esses procedimentos tinham como objetivo interromper circuitos neuronais disfuncionais responsáveis pelos sintomas motores. Porém, quando estas técnicas foram criadas, os métodos de anestesia e os exames de imagens eram muito rudimentares, o que tornava o procedimento cirúrgico perigoso.
Por que as lesões funcionavam?
A Doença de Parkinson está associada a um desequilíbrio nos circuitos dos núcleos da base, especialmente envolvendo o Núcleo subtalâmico (STN), o Globo pálido interno (GPi) e o Tálamo
A criação de lesões nessas estruturas reduzia a hiperatividade patológica desses circuitos, melhorando sintomas como tremor e rigidez.
Para entendermos melhor, devemos pensar que existe uma balança que estabiliza a resposta motora criada no sistema nervoso central e na doença de Parkinson essa balança se torna desequilibrada. O intuito das lesões seriam o de reequilibrar essa balança atuando no funcionamento das vias motoras no sistema nervoso central.
Limitações das cirurgias lesionais
Apesar da eficácia inicial, as cirurgias lesionais apresentavam importantes limitações:
- Irreversibilidade
Uma vez realizada a lesão, não havia possibilidade de ajuste ou reversão. Isso era particularmente problemático porque:
-
- A Doença de Parkinson é progressiva
- Os sintomas mudam ao longo do tempo
- A resposta individual varia entre pacientes
- Risco de efeitos colaterais permanentes
As lesões podiam causar:
-
- Disartria (alteração da fala)
- Hemiparesia
- Distúrbios cognitivos
- Ataxia
E esses efeitos eram definitivos.
- Dificuldade de tratamento bilateral
Realizar lesões em ambos os lados do cérebro aumentava significativamente o risco de complicações graves, especialmente:
-
- Alterações da fala
- Distúrbios de deglutição
- Déficits cognitivos
👉 Por isso, a maioria dos procedimentos era unilateral, limitando o benefício clínico.
O impacto da levodopa e o declínio das cirurgias
Com a introdução da levodopa na década de 1960, houve uma revolução no tratamento do Parkinson. Muitos pacientes passaram a ter controle significativo dos sintomas sem necessidade de cirurgia. Com o melhor entendimento da fisiopatologia da doença de Parkinson e da fisiologia envolvendo os núcleos da base com o papel da dopamina no controle motor não havia motivos mais para realizar procedimentos cirurgicos após os anos 60. Os medicamentos eram muito eficazes e a cirurgia ainda era muito arriscada. Com isso, as cirurgias lesionais foram praticamente abandonadas
O retorno da cirurgia: limitações do tratamento medicamentoso
No fim do século XX, com o envelhecimento populacional e aumento da sobrevida média dos pacientes com Parkinson, graças a ótima resposta aos medicamentos, notou-se que aqueles pacientes que eram ótimos respondedores e que apresentaram respostas excelentes com a levodopa ja não estavam mais tão contentes apenas com os remédios.
Estes pacientes, agora apresentavam menor resposta terapêutica:
- Diminuição do tempo de funcionamento ( no ínicio o paciente responde por mais de 6 horas à levodopa e nesta fase da doença a mesma dose não durava nem 2 horas) - FLUTUAÇÔES MOTORAS
- Menor eficácia com as mesmas doses ( os sintomas ja não melhoram com o medicamento)
- Efeitos colaterais hipercinéticos com o aumento da dose ( DISCINESIA INDUZIDA PELA LEVODOPA)
Com isso, o interesse na cirurgia voltou à discussão academica como uma possibilidade de acrescentar uma terapia ao tratamento destes doentes. Outro fato importante foi o desenvolvimento de novas técnicas anestésicas e a melhoria nos métodos de imagem que estavam proporcionando melhor acurácia nos procedimentos guiados por imagem e mais segurança aos procedimentos cirúrgicos.
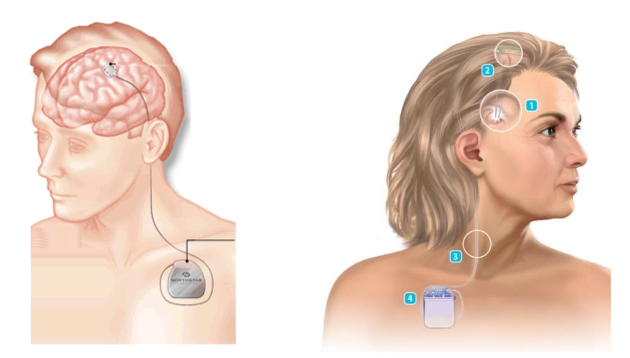
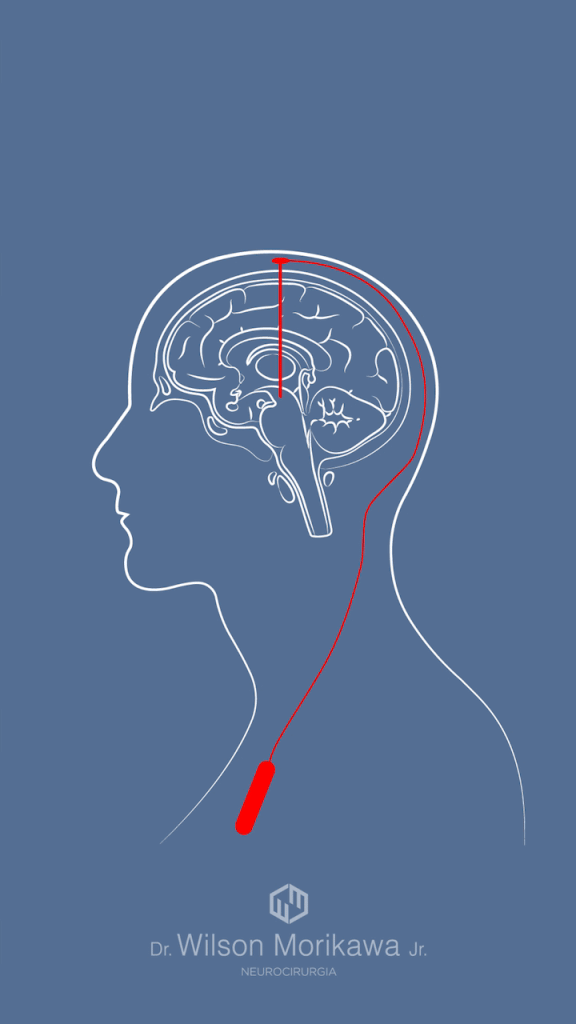
A revolução da neuromodulação: Estimulação Cerebral Profunda (DBS)
A introdução da DBS nos anos 1990, em Grenoble ( França), marcou uma mudança completa no paradigma do tratamento cirúrgico do Parkinson.
O que foi descoberto nesta época é que ao invés de destruir tecido cerebral, o eletrodo de estimulação cerebral profunda (DBS) poderia modular a atividade neuronal por meio de estímulos elétricos e com isso imitar lesões com a vantagem de ser REVERSíVEL e AJUSTÁVEL ao longo do tratamento.
Assim, o tratamento cirúrgico do Mal de Parkinson teve um avanço significativo tornando-se mais seguro (o eletrodo não precisa mais causar uma lesão no tecido) e replicável (a melhora dos equipamentos de imagem com tomografia computadorizada e ressonancia magnética facilitou o entendimento destes núcleos cerebrais profundos). Com isso, às técnicas ablativas perderam a sua importância e iniciou-se a era da NEUROMODULAÇÃO na doença de Parkinson.
Mas o que é o HIFU?
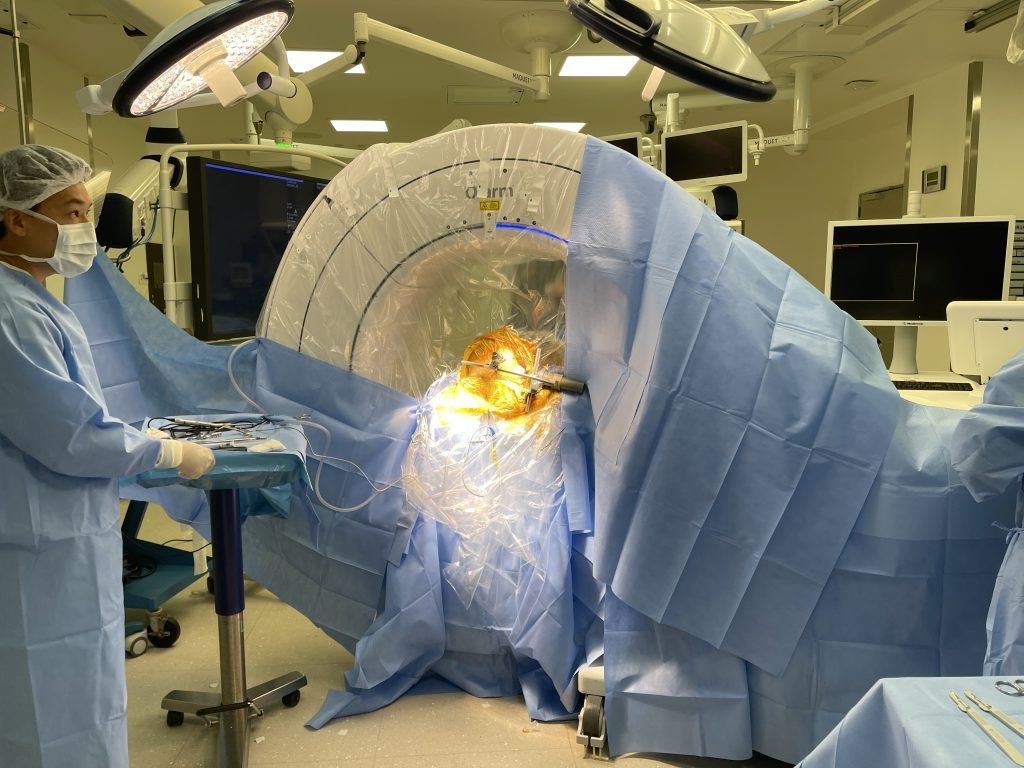
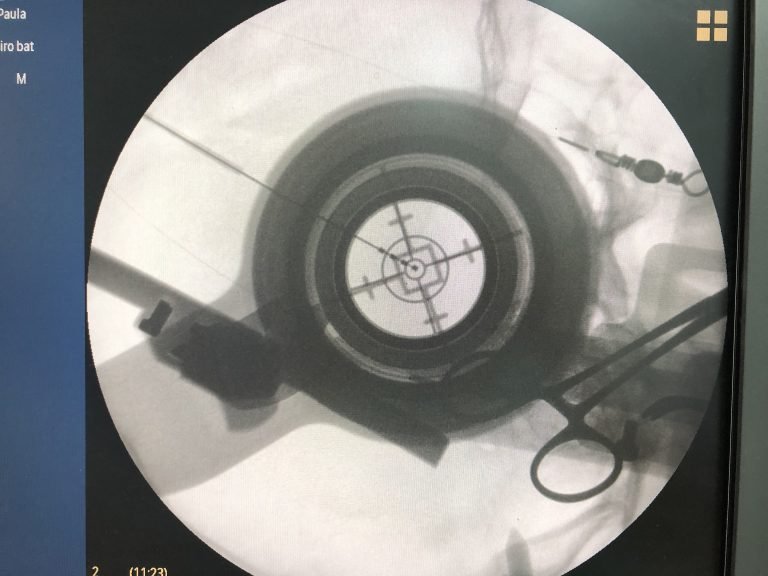
O HIFU (High-Intensity Focused Ultrasound) representa uma evolução tecnológica das cirurgias lesionais.
Ele permite criar lesões cerebrais de forma não invasiva, utilizando ultrassom focalizado guiado por ressonância magnética.
Como o HIFU funciona?
-
- Ondas de ultrassom são concentradas em um ponto específico do cérebro
- Esse ponto atinge temperaturas elevadas (até ~60°C)
- O tecido é destruído de forma controlada
- O procedimento é monitorado em tempo real por ressonância
Então o HIFU faz a mesma coisa que as primeiras técnicas da cirurgia de Parkinson?
Correto!
O HIFU é uma técnica moderna que consegue fazer lesões semelhantes as primeiras talamotomias ou palidotomias que foram realizadas na antiguidade, porém, tem a vantagem de não necessitar mais a abertura do osso craniano.
Entretanto, o que as pessoas confundem é que não necessitar da realização da abertura do osso não torna o procedimento mais seguro, uma vez que é realizada uma LESÃO cerebral profunda para alcançar os mesmos objetivos almejados no início de toda esta história.
Devemos lembrar que esta LESÃO é irreversível e que não pode ser mudada nunca mais após ser realiziada.
Por que a neuromodulação é superior na maioria dos casos?
A Doença de Parkinson é dinâmica e progressiva. Isso exige um tratamento que também seja dinâmico.
👉 A DBS atende exatamente essa necessidade.
Ela permite:
- Ajustar o tratamento conforme a evolução
- Reduzir efeitos colaterais
- Personalizar a terapia
- Revisar estratégias ao longo dos anos
Já o HIFU:
- É estático
- Não acompanha a doença
- Não permite correção de erros
Quando o HIFU pode ser considerado?
Apesar das limitações, o HIFU tem seu espaço.
Pode ser considerado em pacientes com:
-
- Tremor predominante
- Contraindicação cirúrgica para DBS
- Alto risco anestésico
- Recusa de implantes
👉 Ou seja, é uma opção para casos selecionados, não a primeira escolha na maioria dos pacientes.
Conclusão
A história da cirurgia para Doença de Parkinson mostra uma evolução clara:
➡️ Início com lesões cerebrais
➡️ Abandono com a chegada da levodopa
➡️ Retorno da cirurgia com a neuromodulação
➡️ Reintrodução das lesões com tecnologia moderna (HIFU)
No entanto, é fundamental compreender:
👉 O HIFU é, essencialmente, uma técnica lesional moderna
👉 A DBS representa um avanço por ser reversível, ajustável e personalizada
O HIFU é melhor que a DBS na Doença de Parkinson?
O HIFU é definitivo?
O eletrodo DBS pode ser ajustado?
O HIFU pode ser feito dos dois lados?

Dr. Wilson Morikawa Jr.
Publicado por: Dr. Wilson Morikawa Jr. – Neurocirurgião – CRM 163.410 RQE:101438.
Neurocirurgião de São Paulo especialista no tratamento de Parkinson, dor crônica e espasticidade.
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.