Dr. Wilson Morikawa Jr. - Médico Especialista no Tratamento de Dor
Dr. Wilson Morikawa Jr.
9 de dezembro de 2024
Chip para Tratamento de Dor Pélvica: Uma Solução Tecnológica Inovadora
A dor pélvica é uma condição complexa e debilitante que pode afetar significativamente a qualidade de vida. Com causas que variam desde condições musculoesqueléticas até problemas ginecológicos ou urológicos, tratar a dor pélvica crônica é um desafio tanto para pacientes quanto para médicos. Nos últimos anos, a tecnologia tem oferecido soluções promissoras, e o uso de chips para tratamento de dor pélvica desponta como uma abordagem inovadora e eficaz.
Neste artigo, exploraremos como essa tecnologia funciona, para quem ela é indicada e os benefícios que pode oferecer.
O que é o Chip para Tratamento de Dor Pélvica?
O chip para tratamento de dor pélvica é um dispositivo de neuromodulação implantável que utiliza impulsos elétricos para modular os sinais de dor enviados ao cérebro. Esses chips são implantados no corpo, geralmente próximos aos nervos responsáveis pela sensação de dor na região pélvica, e atuam bloqueando ou modificando os sinais dolorosos.
Essa tecnologia faz parte de uma área chamada neuromodulação, amplamente utilizada no tratamento de dores crônicas. A ideia principal é interferir diretamente nos circuitos nervosos, aliviando a dor sem a necessidade de medicamentos.
Como Funciona o Chip para Dor Pélvica?
O funcionamento do chip baseia-se na emissão de impulsos elétricos de baixa frequência, que interferem nos sinais de dor. Aqui está uma visão geral de como o dispositivo funciona:
- Implantação do Chip
O chip é implantado por meio de um procedimento minimamente invasivo. Ele é posicionado próximo aos nervos pélvicos ou na região da coluna, dependendo da origem da dor. - Estimulação Elétrica
O dispositivo emite pequenos impulsos elétricos que bloqueiam os sinais de dor antes que eles alcancem o cérebro. Esse processo é ajustado para atender às necessidades específicas de cada paciente. - Controle Personalizado
Muitos chips modernos vêm com controle remoto ou programação ajustável, permitindo que médicos ou pacientes regulem a intensidade da estimulação conforme necessário. - Alívio Contínuo
Por estar ativo constantemente ou em momentos programados, o chip proporciona alívio prolongado e consistente, reduzindo a dependência de analgésicos.
Para Quem é Indicado?
O chip para dor pélvica é indicado para pacientes que sofrem de dor crônica na região pélvica e que não responderam bem a tratamentos convencionais. Algumas das condições que podem ser tratadas com esse dispositivo incluem:
- Síndrome da Dor Pélvica Crônica
Uma condição que afeta homens e mulheres, caracterizada por dor persistente na região pélvica. - Endometriose
Mulheres com endometriose avançada frequentemente sofrem de dor pélvica severa, que pode ser aliviada com a neuromodulação. - Síndrome da Bexiga Dolorosa
Também conhecida como cistite intersticial, essa condição causa dor e desconforto na região da bexiga. - Neuropatias Pélvicas
Lesões ou compressões nervosas na região pélvica podem ser tratadas com a modulação dos sinais de dor. - Dor Pós-Cirúrgica
Pacientes que desenvolvem dor crônica após cirurgias pélvicas, como histerectomias, podem se beneficiar do chip.
Benefícios do Chip para Tratamento de Dor Pélvica
Os chips para dor pélvica oferecem uma série de benefícios para pacientes que sofrem de dor crônica, incluindo:
1. Alívio Eficaz da Dor
Ao bloquear os sinais de dor diretamente nos nervos, o dispositivo oferece um alívio mais eficaz do que medicamentos tradicionais.
2. Redução da Dependência de Medicamentos
Com o controle da dor por meio de estimulação elétrica, muitos pacientes conseguem reduzir ou até eliminar o uso de analgésicos, diminuindo os riscos de efeitos colaterais e dependência.
3. Procedimento Minimamente Invasivo
A implantação do chip é um procedimento relativamente simples, com baixo risco de complicações e um curto período de recuperação.
4. Tratamento Personalizado
O dispositivo pode ser ajustado para atender às necessidades específicas de cada paciente, permitindo um controle mais eficaz da dor.
5. Melhora na Qualidade de Vida
Ao aliviar a dor crônica, o chip permite que os pacientes retomem atividades diárias que antes eram limitadas, melhorando significativamente sua qualidade de vida.
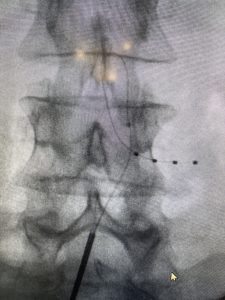
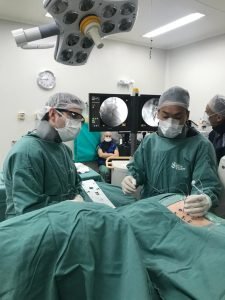
O Processo de Implantação
O procedimento de implantação do eletrodo para dor pélvica é realizado por um especialista, geralmente sob anestesia local ou geral. Aqui estão as etapas principais:
- Avaliação Inicial
O médico avalia a condição do paciente e realiza testes para determinar se o chip é uma opção viável. - Teste de Estimulação
Antes da implantação definitiva, o paciente pode passar por um teste com um dispositivo temporário para avaliar a eficácia da neuromodulação. - Implantação Definitiva
Caso o teste seja bem-sucedido, o chip é implantado permanentemente, geralmente em uma sessão única. - Ajustes e Acompanhamento
Após a implantação, o dispositivo é ajustado conforme necessário, e o paciente passa por acompanhamento regular para monitorar os resultados.
Considerações Finais
A dor pélvica crônica é uma condição desafiadora, mas tecnologias como o chip para tratamento de dor pélvica estão transformando a forma como os pacientes enfrentam essa condição. Com sua capacidade de proporcionar alívio eficaz, personalizado e duradouro, esses dispositivos estão melhorando significativamente a qualidade de vida de pessoas que sofrem de dores persistentes na região pélvica.
Se você ou alguém que conhece sofre de dor pélvica crônica, considere consultar um especialista em dor ou um neurologista para explorar se o chip pode ser uma opção adequada. Com os avanços da neuromodulação, há novas esperanças para pacientes que buscam alívio da dor e uma vida mais confortável.

Dr. Wilson Morikawa Jr.
Publicado por: Dr. Wilson Morikawa Jr. – Neurocirurgião – CRM 163.410 RQE:101438.
Neurocirurgião de São Paulo especialista no tratamento da dor crônica e espasticidade.