Dr. Wilson Morikawa Jr. - Médico Especialista no Tratamento de Dor
Dr. Wilson Morikawa Jr.
29 de janeiro de 2025
Inovações no Tratamento da Dor: Como os Chips Estão Transformando a Medicina
A dor crônica é uma condição que afeta milhões de pessoas em todo o mundo, impactando significativamente a qualidade de vida. Pacientes que sofrem com dores persistentes frequentemente experimentam limitações em suas atividades diárias e, em muitos casos, encontram dificuldades para obter alívio eficaz por meio de tratamentos convencionais. Com o avanço da tecnologia médica, uma solução inovadora tem ganhado destaque: o implante de chip para dor. Essa abordagem, baseada na neuromodulação, promete revolucionar o tratamento da dor com chips, oferecendo uma alternativa minimamente invasiva e altamente eficaz.
Neste artigo, exploramos como essa tecnologia funciona, para quem ela é indicada e quais são os seus principais benefícios.
O Que é o Implante de Chip para Dor?
O implante de chip para dor é uma tecnologia baseada em neuromodulação, que consiste no uso de pequenos dispositivos eletrônicos implantáveis que atuam diretamente no sistema nervoso para reduzir ou eliminar a percepção da dor. Esses chips para tratamento da dor emitem estímulos elétricos controlados, interferindo na transmissão dos sinais de dor ao cérebro.
Essa abordagem inovadora é especialmente útil para pacientes que sofrem de dor crônica e não obtêm alívio adequado com medicamentos ou outras terapias convencionais. O objetivo é proporcionar um controle mais preciso e contínuo da dor, minimizando a necessidade de analgésicos e seus potenciais efeitos colaterais.
Como Funciona o Tratamento da Dor com Chips?
O tratamento da dor com chips baseia-se no princípio da estimulação elétrica dos nervos ou da medula espinhal, modulando a atividade neural para reduzir a percepção da dor. O processo ocorre da seguinte maneira:
- Implantação do Chip
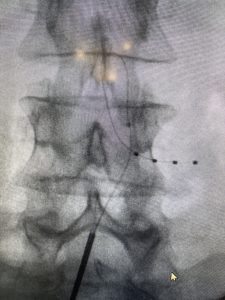
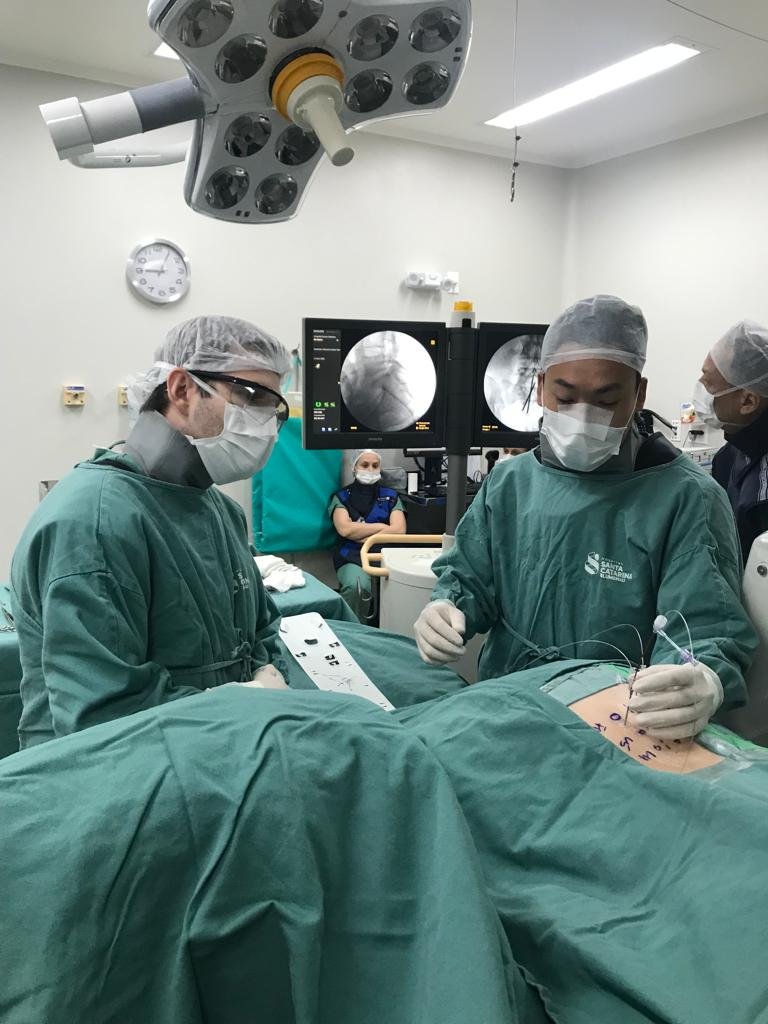
- O procedimento é minimamente invasivo e realizado por meio de cirurgia guiada por imagem.
- O chip é posicionado próximo aos nervos afetados ou na medula espinhal, dependendo da origem da dor.
- Estimulação Elétrica Controlada
- O chip emite impulsos elétricos de baixa frequência, bloqueando os sinais de dor antes que eles cheguem ao cérebro.
- A intensidade e a frequência dos estímulos podem ser ajustadas conforme a necessidade do paciente.
- Controle Personalizado
- O paciente pode ajustar os níveis de estimulação por meio de um controle remoto, proporcionando um tratamento personalizado e adaptável às suas condições.
Essa tecnologia se diferencia dos tratamentos convencionais por atuar diretamente nos mecanismos de transmissão da dor, sem interferir no funcionamento global do organismo.
Para Quem é Indicado o Implante de Chip para Dor?
O implante de chip para dor é indicado principalmente para pacientes com dor crônica severa que não respondem bem a tratamentos convencionais. Entre as condições que podem ser tratadas com essa tecnologia, destacam-se:
- Dor neuropática (exemplo: neuralgia pós-herpética, neuropatia diabética).
- Síndrome da dor regional complexa (SDRC).
- Dor pélvica crônica.
- Dor lombar crônica sem resposta a cirurgias anteriores.
- Dor oncológica, proporcionando melhor qualidade de vida a pacientes com câncer.
- Dor após cirurgia de coluna (Síndrome da Cirurgia da Coluna Falha – FBSS).
Para definir se um paciente é candidato ao procedimento, médicos especialistas em dor realizam testes prévios, incluindo um período experimental com um estimulador temporário, antes da implantação definitiva do chip.
Benefícios do Tratamento da Dor com Chips
Os chips para tratamento da dor oferecem diversos benefícios em comparação aos métodos tradicionais, tornando-se uma alternativa eficaz e segura para o manejo da dor crônica. Entre as principais vantagens, podemos destacar:
- Alívio Contínuo e Eficiente da Dor
Os impulsos elétricos modulam a atividade nervosa, proporcionando um alívio mais consistente e duradouro do que os medicamentos convencionais.
- Redução do Uso de Medicamentos Analgésicos
Muitos pacientes que utilizam esse tratamento conseguem reduzir ou até eliminar a necessidade de opioides e anti-inflamatórios, minimizando os efeitos colaterais e o risco de dependência.
- Procedimento Minimamente Invasivo
A implantação do chip para dor é um procedimento seguro e pouco invasivo, realizado por meio de cirurgia guiada por imagem, com recuperação rápida e menor risco de complicações.
- Ajuste Personalizado do Tratamento
A estimulação elétrica pode ser ajustada de acordo com as necessidades individuais do paciente, permitindo maior controle sobre a dor.
- Melhora na Qualidade de Vida
Com a dor sob controle, os pacientes podem retornar às suas atividades diárias, recuperar a mobilidade e reduzir o impacto emocional causado pela dor crônica.
Como é Feita a Implantação do Chip para Tratamento da Dor?
A implantação do chip para dor ocorre em duas etapas principais:
- Teste Inicial
Antes da implantação definitiva, o paciente pode realizar um período de teste com um estimulador temporário. Durante alguns dias, o dispositivo é ajustado para avaliar sua eficácia no alívio da dor.
- Implantação Definitiva
Se o teste for bem-sucedido, a cirurgia para implantar o chip definitivo é realizada. O dispositivo é inserido sob a pele e conectado a eletrodos que transmitem os impulsos elétricos aos nervos-alvo.
A recuperação é relativamente rápida, e os pacientes podem retomar suas atividades cotidianas em pouco tempo, com acompanhamento médico para ajustes do dispositivo conforme necessário.
O Futuro do Tratamento da Dor com Chips
A tecnologia de implantes de chips para dor continua evoluindo, trazendo novas possibilidades para o tratamento de diversas condições dolorosas. Estudos recentes indicam que a inteligência artificial pode ser incorporada a esses dispositivos, permitindo ajustes automáticos da estimulação com base na resposta do paciente em tempo real.
Além disso, novas versões dos chips estão sendo desenvolvidas para serem ainda menores e mais eficientes, proporcionando maior conforto e praticidade para os pacientes.
Conclusão
O tratamento da dor com chips representa um avanço significativo na medicina, oferecendo uma solução inovadora e eficaz para pacientes que sofrem com dor crônica severa. O implante de chip para dor atua diretamente no sistema nervoso, proporcionando um alívio contínuo e personalizado, com menos efeitos colaterais e maior qualidade de vida.
Se você sofre de dor crônica e já tentou outras formas de tratamento sem sucesso, vale a pena considerar essa nova alternativa. Consulte um especialista em dor para saber se o chip para tratamento da dor pode ser uma boa opção no seu tratamento.

Dr. Wilson Morikawa Jr.
Publicado por: Dr. Wilson Morikawa Jr. – Neurocirurgião – CRM 163.410 RQE:101438.
Neurocirurgião de São Paulo especialista no tratamento da dor crônica e espasticidade.