Dr. Wilson Morikawa Jr. - Médico Especialista no Tratamento da Doença de Parkinson
Dr. Wilson Morikawa Jr.
1 de abril de 2026
Discinesia induzida pela levodopa ou discinesia de pico: por que acontece e como tratar?
A discinesia induzida pela levodopa, também chamada de discinesia de pico de dose, é uma das complicações motoras mais comuns no tratamento da Doença de Parkinson. Apesar de a levodopa ser o medicamento mais eficaz para controlar os sintomas motores, seu uso prolongado pode levar ao aparecimento desses movimentos involuntários.
Neste artigo, você vai entender o que é a discinesia de pico, por que ela ocorre, como identificar e quais são as melhores opções de tratamento — incluindo abordagens modernas como a neuromodulação
O que é a discinesia de pico da levodopa?
A discinesia de pico é caracterizada por movimentos involuntários, que surgem quando a concentração de levodopa no sangue está no seu nível mais alto. São característicos a presença de movimentos anárquicos sem um padrão definido e que incomodam muito a qualidade de vida destes pacientes.
Esses movimentos podem afetar:
- Braços e pernas
- Tronco
- Cabeça e pescoço
Geralmente aparecem quando o paciente está em seu melhor estado motor (fase “ON”) e tem intima relação ao momento em que há o pico do medicamento na corrente sanguínea, por isso é chamada de discinesia de pico.
Por que a levodopa causa discinesia?
1. Estimulação dopaminérgica pulsátil
Com a progressão da doença, o cérebro perde a capacidade de armazenar dopamina. Assim, cada dose de levodopa gera picos e vales de dopamina, levando a uma estimulação irregular dos receptores
2. Alterações nos circuitos dos gânglios da base
O uso crônico da levodopa leva a mudanças nos circuitos neuronais, especialmente: Sensibilização dos receptores dopaminérgicos; Alterações glutamatérgicas; Disfunção do núcleo subtalâmico
O impacto da levodopa e o declínio das cirurgias
Com a introdução da levodopa na década de 1960, houve uma revolução no tratamento do Parkinson. Muitos pacientes passaram a ter controle significativo dos sintomas sem necessidade de cirurgia. Com o melhor entendimento da fisiopatologia da doença de Parkinson e da fisiologia envolvendo os núcleos da base com o papel da dopamina no controle motor não havia motivos mais para realizar procedimentos cirurgicos após os anos 60. Os medicamentos eram muito eficazes e a cirurgia ainda era muito arriscada. Com isso, as cirurgias lesionais foram praticamente abandonadas
Fatores de risco para discinesia
- Início precoce da Doença de Parkinson
- Uso prolongado de levodopa
- Doses mais altas
- Baixo peso corporal
- Flutuações motoras importantes
Como reconhecer a discinesia de pico?
A discinesia de pico tem características típicas
- Surge cerca de 60–90 minutos após a dose
- Coincide com melhora dos sintomas motores
- Movimentos involuntários, irregulares e “dançantes”
- Pode não incomodar o paciente inicialmente ta
Impacto na qualidade de vida
Embora inicialmente leve, a discinesia pode evoluir com limitação funcional, dificuldade para caminhar, risco de quedas e constrangimento social
Em casos avançados, pode ser mais incapacitante que os próprios sintomas da doença.
Tratamento da discinesia induzida pela levodopa
1. Ajuste da levodopa e dos medicamentos
O tratamento deve ser individualizado e depende da resposta de cada pessoa. Usualmente é realizado ajuste das doses da levodopa com facionamento da dose e encurtamento entre doses. O uso de formulações de ação prolongada podem ser uma posição para diminuir o pico do medicamento na corrente sanguínea.
Outra opção é a associação da amantadina que atua como antagonista NMDA e tem com uma das principais características sem uma droga para controle da discinsesia.
O uso de Inibidores da COMT e MAO-B tambem podem ser uma opção para prolongar o efeito da levodopa e com isso evitar que organismo sofra com variações de dopamina, evitando desta forma os picos dopaminérgicos no sistema nervoso central.
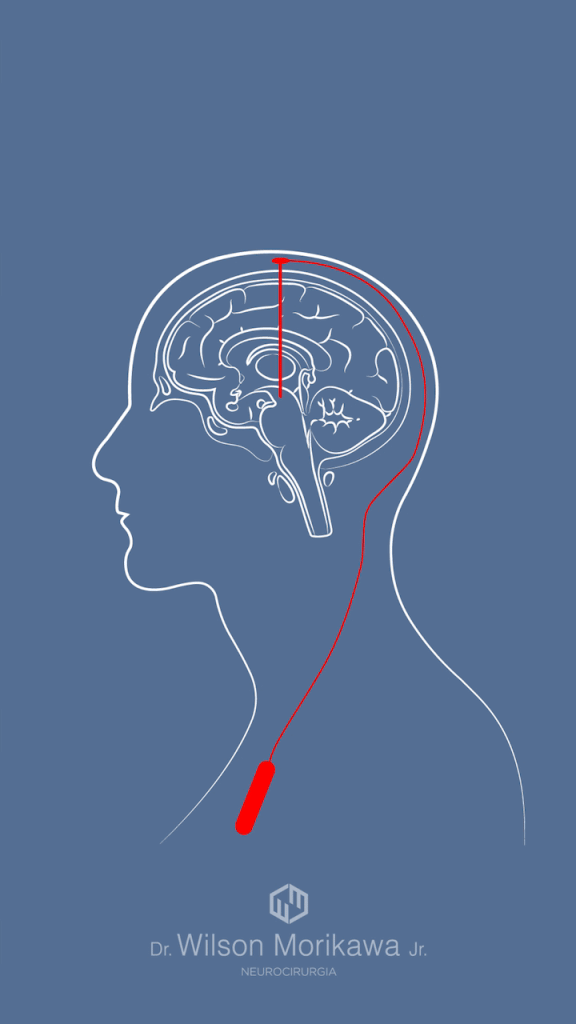
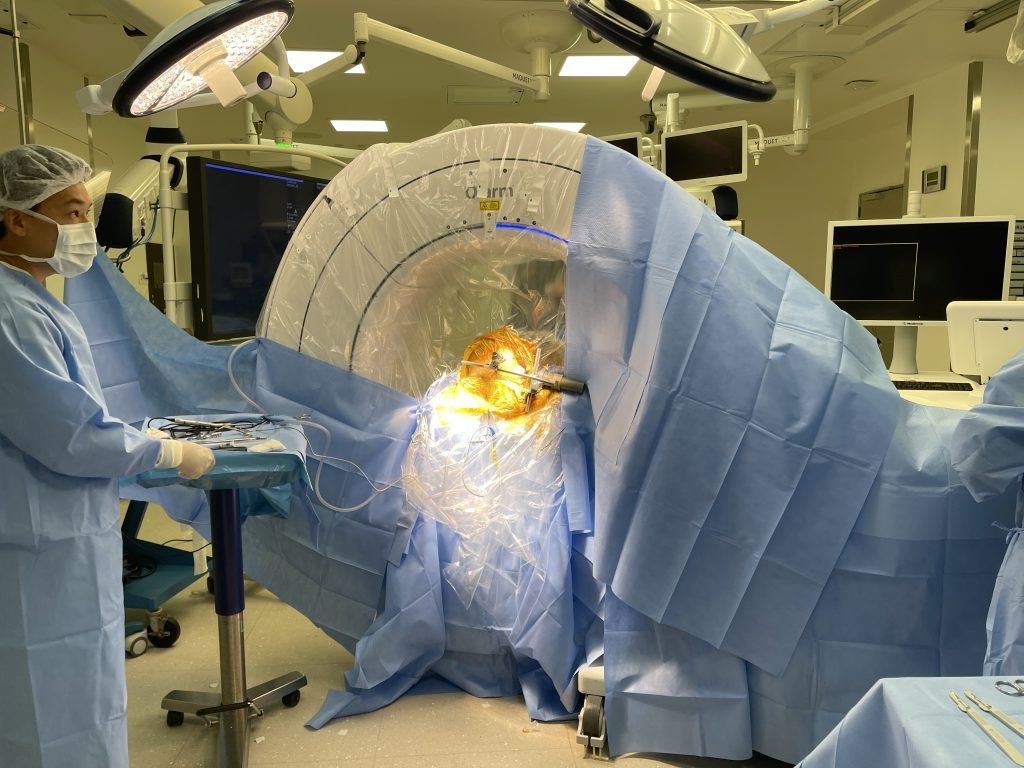
2. Estimulação cerebral profunda (DBS)
A cirurgia de DBS é uma das opções mais eficazes para discinesia avançada podendo atuar tanto para reduzir a quantidade de medicamentos e desta forma reduzir o pico dopaminérgico evitando as discinesias, quanto com um alvo específico que atua reduzindo significativamente os movimentos anormais sem influenciar na quantidade de medicamento necessária para o paciente estar em ON.
A realização da cirurgia deve ser discutida em equipe multidisciplinar com fisioterapêutas, terapêutas ocupacionais, neurologistas e neurocirurgiões a fim de avaliar o risco benefício relacionado ao procedimento cirúrgico, mas é uma excelente opção para auxiliar no tratamento destes movimentos anormais.
Discinesia tem cura?
A discinesia não tem cura definitiva, mas pode ser controlada de forma muito eficaz.
Com o tratamento adequado, é possível:
- Reduzir significativamente os movimentos
- Melhorar a funcionalidade e independência
- Recuperar qualidade de vida
Conclusão
A discinesia induzida pela levodopa é uma complicação frequente, mas tratável, da Doença de Parkinson.
O reconhecimento precoce e o manejo adequado permitem:
➡️ Melhor controle dos sintomas
➡️ Redução de complicações
➡️ Maior independência do paciente
Se você ou um familiar apresenta movimentos involuntários relacionados ao uso de levodopa, é fundamental buscar avaliação especializada para ajustar o tratamento e discutir opções avançadas como a neuromodulação.
Discinesia é sinal de piora da doença?
Todo paciente com levodopa terá discinesia?
A discinesia pode ser evitada?
DBS elimina completamente a discinesia?
Qual o melhor alvo para discinesia: STN ou GPi?

Dr. Wilson Morikawa Jr.
Publicado por: Dr. Wilson Morikawa Jr. – Neurocirurgião – CRM 163.410 RQE:101438.
Neurocirurgião de São Paulo especialista no tratamento de Parkinson, dor crônica e espasticidade.
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.