Dr. Wilson Morikawa Jr. - Médico Especialista no Tratamento de dor crônica
Dr. Wilson Morikawa Jr.
10 de março de 2026
Hérnia de disco lombar: quando operar?
A hérnia de disco lombar é uma das causas mais comuns de dor lombar e dor ciática, afetando milhões de pessoas todos os anos. Muitas vezes o diagnóstico aparece em exames como a ressonância magnética da coluna lombar, gerando dúvidas e preocupação no paciente.
Uma pergunta muito frequente é: quando a cirurgia para hérnia de disco lombar é realmente necessária?
A boa notícia é que a maioria dos casos melhora com tratamento conservador, sem necessidade de cirurgia. Entretanto, em algumas situações, a cirurgia pode ser a melhor opção para aliviar a dor, recuperar a função dos nervos e evitar sequelas permanentes.
Neste artigo você vai entender:
- O que é a hérnia de disco lombar
- Quais são os sintomas mais comuns
- Quando a cirurgia é indicada
- Quais tratamentos existem atualmente
- Como é feita a cirurgia da coluna
O que é hérnia de disco lombar?
A coluna vertebral é formada por vértebras separadas por estruturas chamadas discos intervertebrais. Esses discos funcionam como amortecedores naturais, permitindo mobilidade e absorvendo impacto.
Cada disco possui duas partes:
- núcleo pulposo – região central gelatinosa
- anel fibroso – camada externa mais resistente
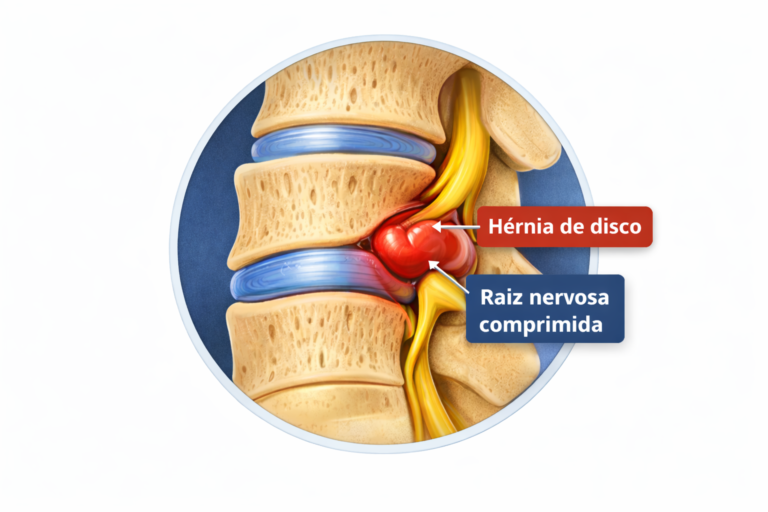
Com o envelhecimento, sobrecarga mecânica ou predisposição genética, o disco pode sofrer degeneração. Quando ocorre ruptura do anel fibroso e o material do núcleo se desloca, ocorre a hérnia de disco.
Quando esse deslocamento comprime as raízes nervosas da coluna lombar, surgem sintomas como dor ciática, formigamento e perda de força na perna.
Causas da hérnia de disco
Diversos fatores podem contribuir para o desenvolvimento da hérnia de disco lombar.
Entre os mais comuns estão:
- Envelhecimento natural da coluna
- Esforço físico excessivo
- Levantamento de peso de forma inadequada
- Sedentarismo
- Obesidade
- Predisposição genética
- Postura inadequada por longos períodoAtividades profissionais que exigem movimentos repetitivos ou carga sobre a coluna também aumentam o risco.
Sintomas da hérnia de disco lombar
Os sintomas variam conforme o grau de compressão nervosa.
Os mais frequentes incluem:
Dor lombar
A dor na parte inferior das costas é geralmente o primeiro sintoma. Pode piorar ao sentar, levantar peso ou permanecer muito tempo na mesma posição.
Dor ciática
A dor pode irradiar da lombar para a nádega e descer pela perna. Esse quadro ocorre quando a hérnia comprime o nervo ciático.
Formigamento ou dormência
Sensações de formigamento, queimação ou dormência podem aparecer na perna ou no pé.
Fraqueza muscular
Em casos mais avançados, o paciente pode apresentar perda de força na perna ou dificuldade para levantar o pé.
Sintomas de alerta
Alguns sintomas indicam compressão neurológica mais grave e exigem avaliação médica urgente:
- Perda de força progressiva na perna
- Dificuldade para caminhar
- Perda do controle da urina
- Perda do controle intestinal
- Dormência na região genital
Esses sinais podem indicar síndrome da cauda equina, uma emergência neurocirúrgica.
- Perda de força progressiva na perna
Tratamento não cirúrgico da hérnia de disco
A maioria dos pacientes melhora com tratamento conservador.
Estudos mostram que 80 a 90% das hérnias de disco melhoram sem cirurgia.
As principais opções de tratamento incluem:
Medicamentos
Podem ser utilizados são os anti-inflamatórios; analgésicos; relaxantes musculares; anticonvulsivantes e antidepressivos
Fisioterapia
A fisioterapia ajuda a fortalecer musculatura da coluna; melhorar postura; reduzir dor; prevenir novas crises
Infiltrações na coluna
Em alguns casos, podem ser realizadas infiltrações epidurais ou bloqueios nervosos, que reduzem inflamação e dor.
Quando operar hérnia de disco lombar?
A cirurgia é indicada quando o tratamento conservador não resolve os sintomas ou quando existe comprometimento neurológico.
As principais indicações são:
Dor ciática intensa e persistente
Quando o paciente apresenta dor irradiada incapacitante que não melhora após 6 a 8 semanas de tratamento clínico, a cirurgia pode trazer alívio rápido e eficaz.
Fraqueza muscular
Se a compressão do nervo causar perda de força na perna ou no pé, a cirurgia pode ser necessária para evitar danos permanentes.
Síndrome da cauda equina
Essa é uma emergência médica e os sintomas incluem:
- perda do controle urinário
- anestesia na região genital
- fraqueza nas pernas
Nesse caso, a cirurgia deve ser realizada o mais rápido possível
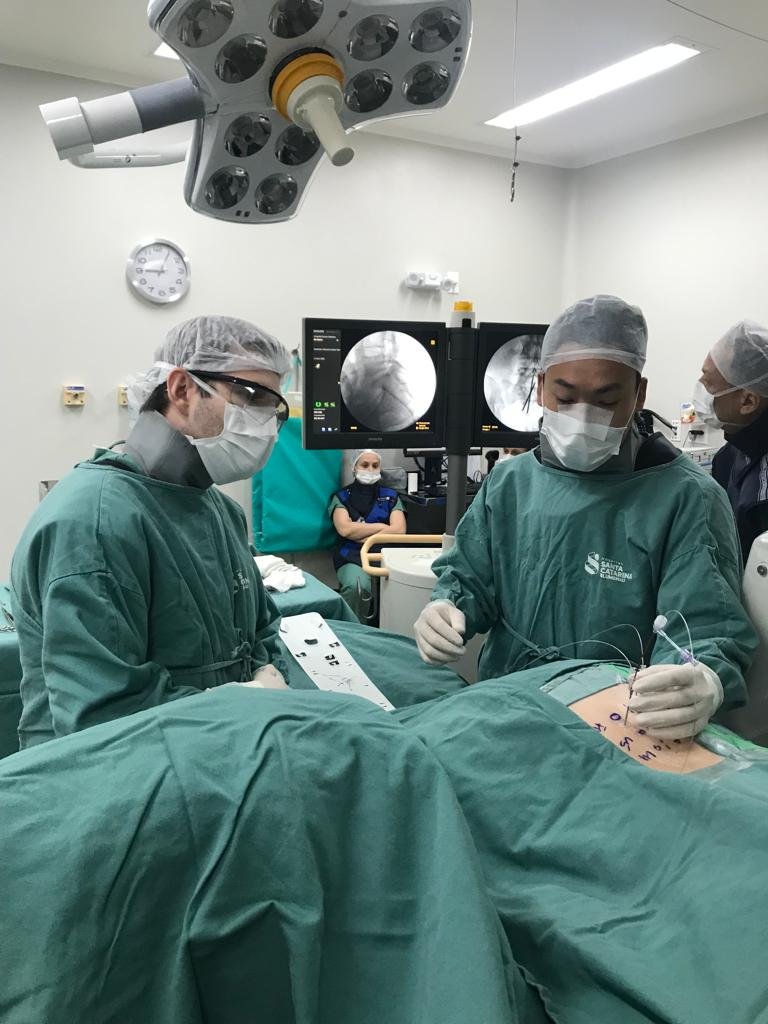
Como é feita a cirurgia de hérnia de disco?
Os procedimentos mais realizados atualmente são a microdiscectomia lombar e a cirurgia endoscópica de coluna
Essa técnica consiste em remover a parte do disco que está comprimindo o nervo.
Cirurgia geralmente envolve:
- pequena incisão na coluna
- uso de microscópio cirúrgico ou endoscópio rigido
- preservação das estruturas da coluna
Vantagens da cirurgia minimamente invasiva
As técnicas modernas de cirurgia da coluna oferecem diversos benefícios:
- menor trauma cirúrgico
- menor dor pós-operatória
- menor tempo de internação
- retorno mais rápido às atividades
A escolha da técnica depende da avaliação individual do paciente.
Recuperação após cirurgia de hérnia de disco
A recuperação costuma ser relativamente rápida.
Na maioria dos casos:
- o paciente caminha no mesmo dia ou no dia seguinte
- alta hospitalar ocorre em 24 horas
- retorno ao trabalho leve em 2 a 4 semanas
- retorno completo em cerca de 6 a 8 semanas
A fisioterapia pode ajudar na recuperação e prevenção de novas lesões.
Conclusão
A hérnia de disco lombar é uma condição comum e muitas vezes incapacitante. Felizmente, a maioria dos pacientes melhora com tratamento conservador. No entanto, quando há dor persistente, perda de força ou compressão neurológica importante, a cirurgia pode ser a melhor opção para aliviar os sintomas e restaurar a qualidade de vida.
Uma avaliação especializada é fundamental para definir o tratamento mais adequado para cada caso.